提到“血栓”,人们多想到心梗、脑梗等动脉血栓,但大脑深处还有一种被忽视的类型——颅内静脉窦血栓(Cerebral Venous Sinus Thrombosis,简称 CVST)。它的年发病率仅 3-4/10 万,症状不典型,常被误诊为 “偏头痛”“脑炎”,易因延误治疗导致严重脑损伤。我们从解剖、病因、症状、诊断到治疗等系统的解析这一“隐形威胁”。
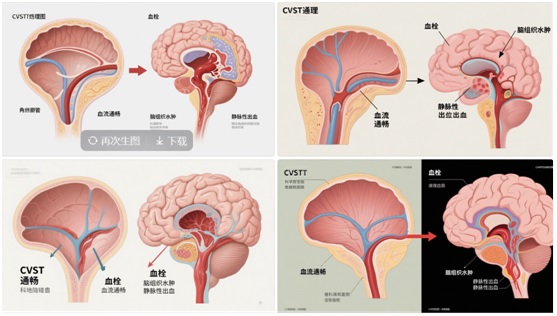
一、什么是颅内静脉窦血栓?从 “大脑的排水系统” 说起
颅内静脉窦是大脑特有的“静脉回流枢纽”,由硬脑膜折叠形成不规则腔隙,主要包括上矢状窦、横窦、乙状窦、直窦等,相互连通成网状(图 1)。其核心功能有两点:一是收集大脑静脉血经颈内静脉回流心脏;二是吸收脑脊液,维持颅内液体平衡。正常情况下,静脉窦内血流通畅,如同城市地下排水系统持续排出“代谢废水”。
而 CVST 是指颅内静脉窦内形成血凝块堵塞管腔,导致静脉血回流受阻、脑脊液吸收障碍。这类似排水管网被淤泥堵塞:静脉血淤积引发脑组织水肿,脑脊液吸收受阻导致颅内压升高;若堵塞持续,可能撑破脑内细小静脉引发“静脉性脑出血”,甚至因脑水肿压迫脑干危及生命。(图2)
二、哪些人容易被 CVST “盯上”?
CVST 的发生是“内在凝血异常”与“外在诱因”共同作用的结果,以下三类人群需重点警惕:
1. 凝血功能“异常增强”:血栓形成的内在基础
静脉血栓的核心是 “血液凝固性升高”,分先天与后天两类:
先天性凝血异常:约 20% 的患者存在遗传性易栓症,如抗凝血酶 Ⅲ 缺乏、蛋白 C/S 缺乏等。这类疾病导致血液长期处于“高凝状态”,患者多年轻时发病,可能有家族血栓史。
后天性凝血异常:更常见。怀孕及产后(孕期雌激素升高使凝血因子活性增强,产后卧床、脱水加重风险)约占女性患者的 25%;长期服用含雌激素的避孕药,风险较未服药者增加 3-5 倍;此外,恶性肿瘤、严重感染、肾病综合征等也会通过不同机制导致血液 “易结块”。
2. 静脉窦“受压或损伤”:管道堵塞的外在推手
静脉窦是柔软腔隙,若被挤压、损伤会导致血流减慢,诱发血栓:
外伤因素:颅骨骨折可能直接压迫静脉窦(如上矢状窦易受顶部撞击影响);头部钝器伤可能导致静脉窦内皮损伤,激活凝血系统使血液沉积成栓。运动爱好者、军人等需注意格斗撞击、高空坠落等情况。
局部病变压迫:鼻窦炎、中耳炎等邻近感染可能扩散至静脉窦周围,引发炎症粘连导致狭窄;颅内肿瘤(如脑膜瘤)若生长在静脉窦附近,会直接压迫窦腔使血流受阻。临床曾见因慢性中耳炎未及时治疗诱发乙状窦血栓的案例,初期仅表现为耳痛。
3. 生活习惯 “踩雷”:血栓形成的催化剂
一些普通生活细节可能间接增加 CVST 风险:
脱水:高温下剧烈运动、腹泻呕吐未及时补水,会导致血液浓缩、黏稠度增加,凝血成分更易聚集。军人夏季训练、马拉松选手运动后需警惕。
长期静止:久坐不动、长期低头看手机等习惯,会导致颈内静脉回流减慢,静脉窦内血流淤滞。血流越慢,凝血因子越易在血管壁沉积。
三、CVST 有哪些症状?别被“不典型”迷惑的四大信号
CVST 的症状因血栓位置、程度不同差异极大,但以下四大类可作为 “识别线索”:
1. 头痛:90% 患者的首发警报
约 90% 的患者以头痛为首发表现,多为“剧烈胀痛” 或 “搏动性痛”,常伴随恶心、呕吐,部分呈 “进行性加——初期服止痛药可缓解,后期变为持续性疼痛且药效变差。
需注意与偏头痛区分:偏头痛多有反复发作史,伴随畏光、畏声,休息后缓解;而 CVST 头痛常无明显诱因,且可能逐渐出现视力模糊、肢体无力等其他症状。
2. 颅内压升高:“大脑积水” 的典型表现
静脉窦堵塞后,颅内压力可能升至 300mmH2O以上(正常为 70-200mmH2O),除头痛、呕吐外,还可能出现:
视力异常:高颅压压迫视神经,导致视力模糊、重影、短暂失明。医生通过眼底镜可发现 “视乳头水肿”(视神经肿胀),这是 CVST 的重要体征(约 70% 患者出现)。
意识改变:轻度表现为头晕、乏力;严重时出现嗜睡、烦躁,甚至昏迷(因大脑皮层和脑干功能受抑制)。
3. 局部神经症状:血栓位置决定的定位信号
不同静脉窦堵塞会引发对应区域神经功能异常:
上矢状窦血栓:导致额叶、顶叶皮层水肿,表现为一侧肢体无力、抽搐(癫痫发作),甚至双侧肢体受累。
横窦/乙状窦血栓:常伴随耳痛、耳鸣,或因压迫后组颅神经出现吞咽困难、声音嘶哑;堵塞严重时颈部、耳后静脉可能扩张(可触摸到条索状凸起)。
直窦血栓:病情更凶险,可能快速出现昏迷、高热(因深部核团受损),死亡率较高。
4. 感染相关症状:“感染性 CVST” 的提示
若由感染引起(如鼻窦炎、中耳炎扩散),患者会出现发热(体温超 38.5℃)、寒战、全身乏力,局部可能有压痛,部分可见耳部流脓、鼻腔分泌物增多。
关键提醒:若出现 “剧烈头痛 + 呕吐 + 视力模糊”“头痛 + 肢体无力/抽搐”“发热 + 耳痛 + 颈部静脉扩张” 等组合症状,需立即前往神经内科就诊——早期干预可显著降低脑损伤风险。
四、怀疑 CVST,该做哪些检查?精准诊断的 “三步阶梯”
CVST的诊断需依靠影像学检查,医生会根据病情紧急程度选择“阶梯式方案”:
1. 首选:头颅 MRI+MRV
这是诊断CVST的 “黄金组合”,无创且精准:
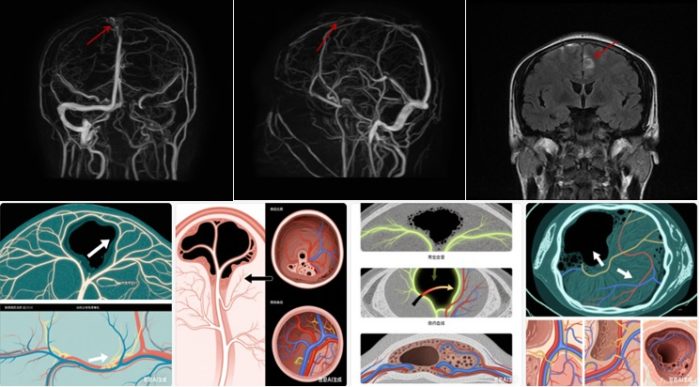
MRI:可直接显示脑水肿、静脉性脑出血,还能识别静脉窦内血栓——急性期(1周内)血栓T1加权像呈“高信号”,T2 加权像呈“低信号”;亚急性期(1-4周)T1、T2 加权像均呈“高信号”,易于识别。
MRV:显示静脉窦血流情况,正常静脉窦呈“高信号亮线”,血栓堵塞部位呈 “信号缺失区”,还可显示侧支循环(图3)。
优点:无辐射、对血栓敏感,适合孕妇、儿童;缺点:检查约30分钟,体内有金属植入物者需谨慎。
2. 快速筛查:头颅 CT+CTV
若病情紧急或无法进行MRI,可选择CT相关检查:
头颅 CT:能快速排除脑出血、脑肿瘤,部分患者可见“静脉窦高密度影”(血栓)、“脑沟变浅”(脑水肿),但约30%早期患者CT表现正常。
CTV:通过造影剂重建静脉窦图像,可显示堵塞部位、程度,10分钟内完成,适合急诊快速评估。
优点:速度快、普及率高;缺点:需注射造影剂(可能过敏),有辐射。
3. 金标准:数字减影血管造影(DSA)
DSA是诊断CVST的“金标准”,通过导管注射造影剂动态显示静脉窦血流,可精准看到血栓位置、范围、侧支循环(图4)。但它是有创检查(需穿刺血管),仅在MRI/MRV诊断不明确或需介入治疗时使用。
五、确诊CVST后如何治疗?精准方案的“三大核心”
治疗目标是“溶解血栓、降低颅压、去除病因”,方案需个体化制定:
1. 基础治疗:抗凝是核心手段
无论何种原因,“抗凝治疗”都是基础——防止血栓扩大,促进自行溶解:
药物选择:首选低分子肝素(皮下注射,安全性高);病情稳定后改为口服抗凝药(如华法林、达比加群)。
疗程:特发性CVST 需抗凝 6-12 个月;有明确诱因(如怀孕、外伤)需3-6 个月;遗传性易栓症可能需长期抗凝。
常见误区:担心“抗凝导致脑出血” 没必要——CVST 出血多因静脉淤血(血管压力过高),规范抗凝出血发生率不足5%,远低于不抗凝的脑损伤风险。
2. 对症治疗:缓解紧急症状
降低颅内压:常用甘露醇、呋塞米;严重时短期使用激素(如地塞米松);药物无效需行 “腰椎穿刺放脑脊液”。
控制癫痫:出现癫痫发作需立即使用抗癫痫药物(如丙戊酸钠),避免持续状态。
抗感染治疗:感染性CVST需联合足量抗生素,同时处理感染源(如引流鼻窦脓肿)。
3. 进阶治疗:介入干预“打通堵管”
(1)多数患者通过抗凝可恢复,但以下情况需介入治疗:
(2)抗凝后血栓未溶解,症状持续加重;
(3)主干静脉窦(如上矢状窦、直窦)完全堵塞,侧支循环差;
(4)合并大量静脉性脑出血,抗凝可能加重出血。
(5)介入方式包括 “静脉窦接触性溶栓”“机械取栓”,创伤小、见效快。
六、如何预防 CVST?针对性规避四大风险
(1)管理基础病:有遗传性易栓症等疾病者,需定期监测凝血功能,在医生指导下预防性抗凝;规范治疗高血压、肾病综合征。
(2)避免可控诱因:女性谨慎使用含雌激素的避孕药(尤其有血栓家族史者);孕期及产后适度活动、充足饮水。
(3)保护头部与颈部:运动或训练时注意防护,避免头部外伤;及时治疗鼻窦炎、中耳炎。
(4)改善生活习惯:高温下避免长时间剧烈运动,及时补水;久坐族每 30 分钟起身活动5分钟;戒烟限酒。
结语
颅内静脉窦血栓虽隐蔽,但并非无迹可寻。从“剧烈头痛”到“视力模糊”,这些看似零散的症状背后可能隐藏着静脉窦堵塞的危机。早期识别、精准诊断、规范治疗是改善预后的关键——多数患者经及时干预后,静脉窦可逐渐再通,神经功能恢复良好。了解CVST的风险因素和症状信号,既是对自身健康的守护,也是对 “脑内排水系统”的重视。若遇到相关症状,及时就医是最好的选择。
海南医院神经内科目前已全面开展脑血管病相关诊疗及神经介入诊疗治疗,若您有脑血管病的相关诊疗需求,欢迎前来就诊!
相关专家:张腾元副主任医师、赵焱钢主治医师
脑血管介入门诊出诊时间:每周四下午 14:30-18:00( 张腾元)
文章链接:https://www.ehnjk.com/article/10604.html


















